Elabore um caso clinico de comprometimento do sistema nervoso central (escolha a lesão e seqüelas)
💡 4 Respostas
Estudante PD
1 Introdução
A lesão medular é considerada uma das mais graves e incapacitantes síndromes que podem atingir o ser humano e ainda não consegue ser revertida com os recursos científicos atuais. O tratamento de reabilitação é, portanto, o caminho que facilita o lesado medular a reaprender a controlar suas funções “perdidas”. Ela ocorre devido a um evento traumático, como acidentes automobilísticos, mergulho, agressão com arma de fogo ou queda, ou a eventos não-traumáticos como infecções e tumores. A lesão pode ser completa ou incompleta e apresenta como características principais a perda da sensibilidade e/ou motricidade, e paralisia temporária ou permanente dos músculos e do sistema nervoso autônomo.
2 Anatomia da Medula Espinhal
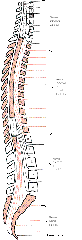 Etimologicamente, medula significa miolo e indica o que está dentro. Assim, temos medula óssea dentro dos ossos, medula supra-renal, dentro da glândula do mesmo nome, medula espinhal, dentro do canal vertebral.
Etimologicamente, medula significa miolo e indica o que está dentro. Assim, temos medula óssea dentro dos ossos, medula supra-renal, dentro da glândula do mesmo nome, medula espinhal, dentro do canal vertebral.
Cranialmente a medula espinhal limita-se com o bulbo, ao nível do osso occipital e termina no nível da segunda vértebra lombar (L2). Existem 31 pares de nervos espinhais assim distribuídos: 8 cervicais, 12 torácicos, 5 lombares, 5 sacrais e, geralmente, 1 coccigeo. Como existem 8 pares de nervos e apenas 7 vértebras, o primeiro par cervical(C1) emerge acima da 1ª vértebra cervical, portanto entre ela e o osso occipital. Já o 8º par (C8) emerge abaixo da 7ª vértebra, o mesmo acontece com os nervos abaixo de C8, que emergem, de cada lado, sempre abaixo da vértebra correspondente. Saber esse limite caudal é importante para um diagnóstico, prognóstico e tratamento.
No homem adulto mede 45 centímetros, sendo um pouco menor na mulher.
Por não percorrer todo o comprimento da coluna vertebral, a medula espinhal termina afilando-se para formar o cone medular, que continua com um delgado filamento meníngeo ou filamento terminal e em conjunto, são denominados de cauda eqüina.
A medula espinhal apresenta duas dilatações denominadas intumescência cervical – que contêm os nervos que suprem os membros superiores (MMSS) – e intumescência lombar – contendo os nervos que suprem os membros inferiores (MMII).
A medula espinhal é protegida pelas meninges que são camadas de revestimento de tecido conjuntivo denominado dura-máter, pia-máter e aracnóide, elas se estendem por toda medula espinhal (e encéfalo), além do liquido cérebro espinhal que fica entre a dura-máter e aracnóide e pelos ligamentos vertebrais.
Na medula, a substância cinzenta localiza-se por dentro da branca e apresenta a forma de um H. Nela distinguimos de cada lado três colunas que aparecem nos cortes como cornos e que são as colunas anterior, posterior e lateral. A coluna lateral, entretanto, só aparece na medula torácica e parte da medula lombar.
Estudante PD
continuçao da resposta anterior
3 Principais Causas da Lesão
Existem causas traumáticas e não-traumáticas. Sendo as traumáticas mais freqüentes, representando 85% dos casos de lesão medular atendidas na AACD em 2000.
Das causas traumáticas, as mais freqüentes são: ferimentos por projétil de arma de fogo – 45%, acidentes de transportes (automóvel, motocicleta, …) – 30%, quedas – 13%, mergulho – 10%, outros traumatismos – 2%.
Dentre as causas não-traumáticas destacam-se: tumores, infecções, vasculares, degenerações (TEIXEIRA, 2003).
No ano 2000, na rede SARAH, 57,5 % dos pacientes que sofreram lesão medular por seqüela de traumatismo, tiveram como principais causas: 31% acidente de trânsito, 30% agressão com arma de fogo, 21% quedas e 6, 5 %, mergulho.
4 Como Determinar o Nível Funcional da Lesão
As lesões da medula espinha tipicamente são divididas em duas amplas categorias funcionais: tetraplegia e paraplegia.
Quando a lesão se localiza na medula cervical, ocasiona tetraplegia (quadriplegia) por comprometer a função dos MMSS, do tronco e dos MMII, inclusive dos músculos respiratórios.
Quando a lesão ocorre nos segmentos medulares torácicos, lombares ou sacrais, provoca paraplegia, comprometendo a função do tronco e dos MMII.
A American Spinal Injury Association (ASIA) padronizou a classificação neurológica da lesão medular utilizando o músculo-chave para determinar o nível motor e o ponto-chave de sensibilidade para definir o nível sensitivo.
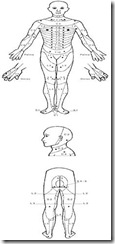 O nível exato de tetraplegia ou da paraplegia é determinado pelo segmento mais caudal da medula com funções motora e sensitiva normais em ambos os lados do corpo.
O nível exato de tetraplegia ou da paraplegia é determinado pelo segmento mais caudal da medula com funções motora e sensitiva normais em ambos os lados do corpo.
|
Quadro n1 – Classificação neurologia da lesão medular |
|
Raiz Músculo-chave |
|
C5 Flexores do cotovelo C6 Extensores do punho C7 Extensor do cotovelo C8 Flexor profundo do 3º dedo T1 Adutor do 5º dedo |
|
L2 Flexores do quadril L3 Extensores do joelho L4 Dorsiflexores do tornozelo L5 Extensor longo do hálux S1 Flexores plantares do tornozelo |
5 Classificação Quanto ao Grau da Lesão
Em relação ao grau de lesão pode ser classificada como completa ou incompleta
· Completa: quando há ausência de função motora e sensitiva nos dermátomos e/ou miótomos inervados pelos segmentos sacrais. Alguns dermátomos e miótomos caudais à lesão podem permanecer parcialmente inervados, dando lugar à zona chamada de preservação parcial.
· Incompleta: quando o exame físico constata a presença de função sensitiva e/ou motora abaixo do nível de lesão, incluindo os dermátomos e/ou miótomos inervados pelos segmentos medulares sacrais.
A ASIA, baseando-se na classificação de Frankel, elaborou a Escala de Deficiência ASIA, que específica o grau de comprometimento sensitivo-motor provocado pela lesão medular
|
Quadro n 2 – Escala de Deficiência – ASIA |
|
|
A. Completa |
Ausência de função sensitivo-motora nos segmentos sacrais. |
|
B. Incompleta |
Há função sensitiva abaixo do nível de lesão, incluindo os dermátomos sacrais, porém não há função motora. |
|
C. Incompleta |
Há função motora abaixo do nível de lesão, incluindo os dermátomos sacrais, e a maioria dos músculos-chave localizados abaixo da lesão tem grau muscular inferior a três. |
|
D. Incompleta |
Há função motora abaixo do nível de lesão, incluindo os dermátomos sacrais, e a maioria dos músculos-chave localizados abaixo da lesão tem grau muscular superior a três. |
|
E. Normal |
As funções sensitivas e morais são normais |
6 Síndromes Medulares
Dependendo do nível e do grau da lesão, distingue-se as seguintes síndromes medulares:
· Síndrome Centromedular
Lesão incompleta localizada na medula cervical
MMSS com maior deficiência motora que os MMII
Sensibilidade presente nos segmentos sacrais
· Síndrome De Brown-Séquard
Lesão incompleta da medula (hemissecção medular)
Perda motora e proprioceptiva homolateral à lesão
Perda da sensibilidade térmica e dolorosa contralateral à lesão
· Síndrome Medular Anterior
Lesão medular incompleta
Perda motora e de sensibilidade térmica e dolorosa
Propriocepção conservada
· Síndrome Medular Transversa
Lesão medular completa localizada acima do cone medular
Perda motora completa (paralisia espástica)
Perda sensitiva completa (anestesia superficial e profunda).
· Síndrome do Cone Medular
Lesão da medula sacra e das raízes lombares dentro do canal espinhal
Perda motora (paralisia flácida)
Perda sensitiva nos dermátomos lombossacros correspondentes.
· Síndrome da Cauda Eqüina
Lesão de raízes nervosas lombossacras dentro do canal, abaixo do cone medular
Perda motora nos músculos inervados pelas raízes lesadas (paralisia flácida)
Perda sensitiva nos dermátomos inervados pelas raízes lesadas.
Choque espinhal. Imediatamente após uma LME, há um período de arreflexia denominado choque espinhal. Este período de depressão reflexa transitória pode ser resultante do desligamento abrupto das conexões entre os centros superiores e a medula espinhal. Caracteriza-se pela ausência de toda atividade e reflexo, flacidez e perda da sensibilidade abaixo do nível da lesão. Pode prolongar-se por diversas horas e até semanas, mas tipicamente cede dentro de vinte e quatro horas.
O choque espinhal é uma fase à parte de quem sofre uma LME, que deve ser levada em consideração no momento da avaliação, pois seu aspecto transitório permite diagnósticos errados.
7 Principais Complicações
As principais complicações na fase de reabilitação da pessoa com lesão medular:
· Alterações respiratórias;
· Trombose venosa profunda;
· Úlceras de pressão (escaras);
· Disfunção sexual;
· Hipotensão ortostática;
· Regulação térmica;
· Ossificação heterotópica;
· Espasticidade e automatismos medulares;
· Disfunção vesical e intestinal;
· Disreflexia autonômica;
Além das complicaçõe citadas acima, existem outras que os terapeutas cupacionais em particular não podem deixar de dar atenção, sejam elas transitórias ou permanentes. Elas são enfrentadas pelo individuo com lesão medular logo após a instalação da deficiência, são elas:
§ Interrupção brusca do estilo de vida pregresso;
§ Perda da independência física, psicologica e da sexualidade;
§ Perda da segurança financeira, da eficácia social e das metas educativas;
§ Perda da destreza e dos planos vocacionais, bem como dos interesses não vocacionais;
§ Perda das expectativas pessoais e esperanças para o conteúdo e o planejamento do futuro (De Carlo, 2004).
8 Prognóstico
A incapacidade na lesão medular varia de acordo com o grau da lesão, do segmento medular e das vias nervosas e neurônios da medula envolvidos. A maioria dos pacientes apresenta melhora que se inicia a partir da primeira semana e vai até o 6º mês do trauma. A possibilidade de melhora espontânea diminui após o 6º mês. Estratégias de reabilitação instituídas precocemente podem minimizar a incapacidade a longo prazo.
9 Tratamento
O diagnóstico precoce é fundamental para instituir rapidamente o tratamento adequado seja medicamentoso, cirúrgico ou reabilitativo, evitando-se graves consequências que podem resultar em hemorragia cerebral e até morte.
As orientações da terapia ocupacional, em conjunto com toda a equipe multidisciplinar (médico neurocirurgião psiquiatra, fisioterapeuta, fonoaudiólogo, terapeuta ocupacional, dentre outros) são fundamentais para evitar ou minimizar deformidades articulares, além de complicações graves. Todas estas medidas podem reduzir a morbidade e a mortalidade, além de melhorar a qualidade de vida do paciente.
10 Papel da Terapia Ocupacional
O objetivo comum do tratamento de Terapia Ocupacional de todos os pacientes com lesão medular, respeitando-se o nível neurológico da lesão, é levá-los a conquistar a maior independência possível nas AVD; para isso, devem-se sempre levar em conta as características de cada paciente e seus objetivos. Também são importantes os exercícios de estiramento muscular suaves; a manutenção e o ganho de amplitude dos movimentos articulares; o fortalecimento muscular (excluindo os músculos que, em razão da ausência de inervação do antagonista, se tornam vulneráveis ao desenvolvimento de deformidades incapacitantes, como, por exemplo, bíceps braquial na lesão nível C529); o treinamento da função dos membros superiores; a prescrição, a confecção e, se necessário, o treinamento de adaptação para realização das AVD e AVP; a confecção de órteses de posicionamento para os membros superiores (MMSS); e a prescrição e adequação de cadeiras de roda e acessórios.
De acordo com o nível da lesão, a sensibilidade pode se apresentar alterada ou abolida, devendo, portanto, ser sempre estimulada. O terapeuta ocupacional deve se preocupar com possíveis riscos de queimaduras e ferimentos e orientar os pacientes a esse respeito. (De Carlo, 2004).
Greve et al (2001) cita que o treino visa proporcionar o mais alto nível de independência dentro das limitações e potencial de cada paciente, com o menor gasto energético possível.
Estudante PD
continuçao da resposta anterior
O terapeuta ocupacional tem papel de destaque quanto ao treino das atividades diárias como:
![]()
 Vestuário e treino quanto ao uso de órteses
Vestuário e treino quanto ao uso de órteses
O objetivo principal da terapia ocupacional diante do paciente com lesão medular é levar esse individuo a atingir seu potencial máximo, retornando a sua vida social, de lazer e ocupacional.
11 Conclusão
A lesão medular ainda não tem cura, porém o paciente que sofreu lesão na medula pode ter uma vida ativa, retornar a muitas das atividades que realizava anteriormente, desde que receba apoio da família e de uma equipe de reabilitação que o auxilie nessa transição, que o ensine a se adaptar a essa nova realidade.
O programa de tratamento deve ser específico para cada paciente, levando em consideração não apenas o nível da lesão, mas o paciente como um todo, já que cada um vai apresentar características, necessidades e anseios próprios. O terapeuta ocupacional deve procurar manter essa visão de que cada paciente é único e como tal deve ser tratado.
REFERÊNCIAS BIBLIOGRÁFICAS:
MACHADO, Ângelo – Neuroanatomia Funcional. São Paulo: Ateneu, 2000;
CALVACANTE, Alessandra; GALVÃO, Claúdia – Fundamentação Teórica e Prática em Terapia Ocupacional. Rio de Janeiro: Guanabara Koogan, 2007;
TEIXEIRA, Erika; SAURON, Nicole Françoise – Terapia Ocupacional na Reabilitação Física. São Paulo: Roca, 2003;
DE CARLO, Marysia M. R. Prado; LUSO, Mª Cândido – Terapia Ocupacional na Reabilitação Física e Contextos Hospitalares . São Paulo: Roca, 2004;
TORTORA, Gerard J. – Corpo Humano – Fundamentos de Anatomia e Fisiologia. Artmed, 6ª edição, 2006;
✏️ Responder
Para escrever sua resposta aqui, entre ou crie uma conta.





Compartilhar