Prévia do material em texto
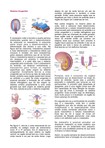
Tutoriais Problema 1: Fertilidade Descrever a morfofisiologia do aparelho reprodutor masculino (anatomia, histologia e fisiologia) ESTRUTURAS EXTERNAS (MOORE) Os órgãos genitais externos são o pênis e o escroto. ESCROTO É um saco fibromuscular cutâneo contendo os testículos e estruturas associadas. Situa-se posteroinferiormente ao pênis, abaixo da sínfise púbica. A mediana indica sua formação bilateral embrionária e é contínua à rafe do pênis e à do períneo. Na parte interna, o escroto é dividido em dois compartimentos pelo . É irrigado pelas (ramos terminais das artérias pudendas externas – artéria femoral) e (ramos terminais das artérias pudendas internas). Também recebe ramos das artérias cremastéricas. A drenagem venosa é realizada pelas , que acompanham as artérias, mas drenam (principalmente) para as veias pudendas externas. Os vasos linfáticos do escroto conduzem linfa para os linfonodos inguinais superficiais. É inervado, na face anterior, por derivados do plexo lombar – e, na face posterior, por derivados do plexo sarcal – . As fibras simpáticas conduzidas por esses nervos auxiliam a termorregulação dos testículos. PÊNIS É o órgão da cópula e, conduzindo a uretra, oferece a saída comum de urina e sêmen. Consiste em , e . É formado em 3 corpos cilíndricos de tecido cavernoso erétil: dois (dorsalmente) e um (ventralmente). Em posição anatômica, o pênis está ereto. Quando flácido, o dorso fica voltado para frente. É formado por pele fina, tecido conjuntivo, vasos sanguíneos e linfáticos, fáscia, corpos cavernosos e corpo esponjoso (contém a parte esponjosa da uretra). Cada corpo cavernoso é revestido pela túnica albugínea, uma cápsula fibrosa. Superficialmente ao revestimento externo está a fáscia do pênis, continuação da fáscia do períneo, que une o corpo esponjoso aos cavernosos (forma um revestimento membranáceo forte). Os corpos cavernosos estão fundidos um ao outro no plano mediado, exceto posteriormente, onde se separam e formam os ramos do pênis. A é a parte fixa, formada pelos ramos, bulbo (ramos e bulbo são massas de tecido erétil) e músculos isquiocavernoso e bulboesponjoso. Fica no espaço superficial do períneo. O é a parte pendular livre. Não tem músculos (exceto por algumas fibras do músculo bulboesponjoso perto da raiz do pênis e do músculo isquiocavernoso que circundam os ramos). Na parte distal, o corpo esponjoso se expande e forma glande. A , ou cabeça, tem sua margem projetada além das extremidades dos corpos cavernosos, formando a coroa da glande. O colo da glande é a constrição oblíqua que separa a glande do corpo. No colo da glande, a pele e a fáscia do pênis são prolongadas, formando o prepúcio, que em homens não circundados, cobre a glande. O frênulo do prepúcio é uma prega mediana que vai da camada profunda do prepúcio até a face uretral da glande. O ligamento suspensor do pênis é uma condensação da fáscia superficial de revestimento. O ligamento fundiforme do pênis é uma massa ou condensação irregular de colágeno e fibras elásticas do tecido subcutâneo que desce na linha mediana a partir da linha alba. É irrigado, principalmente, por ramos das artérias pudendas internas: ❖ seguem de cada lado da veia dorsal profunda entre os corpos cavernosos, irriga o tecido fibroso ao redor dos corpos cavernosos, corpo esponjoso, parte esponjosa da uretra e a pele do pênis. ❖ irrigam o tecido erétil nos corpos cavernosos. são os principais vasos que irrigam os espaços cavernosos, portanto, participam da ereção do pênis. Quando o pênis está flácido, essas artérias encontram-se espiraladas, restringindo o fluxo sanguíneo: artérias helicinas do pênis. ❖ irrigam a parte posterior (bulbar) do corpo esponjoso e a uretra (em seu interior), além da glândula bulbouretral. Além disso, ramos superficiais e profundos das artérias pudendas externas irrigam a pele do pênis. O sangue dos corpos cavernosos é drenado por um plexo venoso que se une à na fáscia profunda. O sangue da pele e da tela subcutânea do pênis drena para as . O pênis é inervado por nervos que derivam dos segmentos S2-S4 da medula espinal e dos gânglios sensitivos de nervos espinais. A inervação sensitiva e simpática é garantida principalmente pelo , um ramo terminal do nervo pudendo. inerva a pele e a glande do pênis. O pênis é ricamente suprido por diversas terminações nervosas sensitivas, sobretudo a glande do pênis. Os conduzem fibras parassimpáticas em separado do plexo nervoso prostático inervam as artérias helicinas do tecido erétil. ESTRUTURAS INTERNAS (MOORE) Os órgãos genitais internos incluem testículos, epidídimos, ductos deferentes, glândulas seminais, ductos ejaculatórios, próstata e glândulas bulborretais. testículos e epidídimos são considerados internos de acordo com sua posição no desenvolvimento e homologia com ovários. TESTÍCULOS Os testículos são as , ou seja, são os pares de glândulas reprodutivas, ovais, que produzem espermatozoides e hormônios masculinos, principalmente testosterona. Estão suspensos no escroto pelos . A superfície de cada testículo é coberta pela lâmina visceral da túnica vaginal (exceto onde o testículo se fixa ao epidídimo e ao funículo espermático). A túnica vaginal é um saco peritoneal fechado que circunda parcialmente o testículo (representa parte do processo vaginal embrionário). A lâmina parietal da túnica vaginal é mais extensa que a visceral. As lâminas parietal e visceral são separadas por um pequeno volume de líquido presente na cavidade túnica vaginal. Os testículos tem uma face externa fibrosa e resistente, a ., que se espessa em uma crista sobre sua face interna. A partir disso, septos fibrosos estendem-se internamente entre lóbulos de (pequenos, mas muito espiralados), onde são produzidos os espermatozoides. As são longas e originam-se da face anterolateral da parte abdominal da aorta. Um de seus ramos anastomosa-se com a artéria do ducto deferente. As veias que emergem do testículo e epidídimo formam o , uma rede de 8 a 12 veias. Tal plexo faz parte do sistema termorregulador do testículo. As veias de cada plexo pampiniforme convergem superiormente, formando uma veia testicular direita, que entra na veia cava inferior, e uma veia testicular esquerda, que entra na veia renal esquerda. EPIDÍDIMO É uma estrutura alongada na face posterior do testículo. Os do testículo transportam espermatozoides recém-desenvolvidos da rede do testículo para o epidídimo. O epidídimo é formado por minúsculas alças do , tão compactadas que parecem sólidas. O ducto diminui progressivamente enquanto segue da cabeça do epidídimo na parte superior do testículo até sua cauda. No longo trajeto desse tubo, os espermatozoides são armazenados e continuam a amadurecer. O epidídimo é formado por: ❖ a parte expandida superior que é composta de lóbulos formados pelas extremidades espiraladas de 12 a 14 dúctulos eferentes. ❖ a maior parte é formada pelo ducto contorcido do epidídimo. ❖ contínua com o ducto deferente, o ducto que transporta os espermatozoides do epidídimo para o ducto ejaculatório, de onde são expulsos pela uretra durante a ejaculação. DUCTO DEFERENTE É a continuação do ducto do epidídimo. Tem paredes musculares relativamente espessas e um lúmen muito pequeno, o que confere a ele firmeza semelhante à de um cordão. O ducto começa na cauda do epidídimo, no polo inferior do testículo e ascende posterior a ele, medial ao epidídimo. É o principal componente do funículo espermático. Termina unindo-se ao ducto da glândula seminal para formar o ducto ejaculatório. GLÂNDULAS SEMINAIS Cada uma das glândulas é uma estrutura alongada (5 cm) que se situa entre o fundo da bexiga urinária e o reto. As glândulas seminais, obliquamente situadas acima da próstata, não armazenam espermatozoides como seu nome indica. As extremidadessuperiores das glândulas seminais são cobertas com peritônio e situam- se posteriores aos ureteres, onde o peritônio da escavação retovesical as separa do reto. As extremidades inferiores das glândulas seminais estão intimamente relacionadas com o reto e são separadas dele apenas pelo septo retovesical, uma divisão membranácea. O ducto da glândula seminal une-se ao ducto deferente para formar o ducto ejaculatório. DUCTOS EJACULATÓRIOS Cada ducto é um tubo fino que se origina pela união do ducto seminal com o ducto deferente. Os ductos ejaculatórios (25 cm) originam-se próximo ao colo da bexiga urinária e correm muito próximos à medida que passam antero-inferiormente através da parte posterior da próstata e ao longo dos lados do utrículo prostático. Os ductos ejaculatórios convergem para se abrir no colículo seminal por meio de aberturas semelhantes a fendas, na abertura do utrículo prostático, ou no seu interior. PRÓSTATA É a maior glândula acessória do sistema genital masculino (3 cm). A parte glandular compreende aproximadamente dois terços da próstata: o outro terço é fibromuscular. A próstata é sólida e do tamanho de uma noz, envolvendo a parte prostática da uretra, possui uma cápsula prostática fibrosa densa, envolvida por uma “bainha prostática” fibrosa, que é contínua com ligamentos puboprostáticos. A próstata possui: ❖ Uma base intimamente relacionada com o colo da bexiga urinária. ❖ Um ápice que está em contato com a fáscia na face superior dos músculos esfíncter da uretra e transverso profundo do períneo. ❖ Uma face anterior muscular, cuja maioria das fibras musculares é transversal e forma um hemiesfíncter vertical, semelhante a uma depressão, que é parte do músculo esfíncter da uretra. A face anterior é separada da sínfise púbica pela gordura extraperitoneal no espaço retropúbico. ❖ Uma face posterior que está relacionada com a ampola do reto. ❖ Faces inferolaterais que estão relacionadas com o músculo levantador do ânus. A descrição tradicional da próstata inlcui os lobos a seguir, embora não sejam bem distintos do ponto de vista anatômico: ❖ situa-se anteriormente à uretra. É fibromuscular, e as fibras musculares representam a continuação superior do músculo esfíncter externo da uretra para o colo da bexiga, contendo pouco ou nenhum tecido glandular. ❖ separados anteriormente pelo istmo e posteriormente por um sulco longitudinal central e pouco profundo. Podem ser subdivididos: Lóbulo inferoposterior: posterior à uretra e inferior aos ductos ejaculatórios. Esse lóbulo constitui a face palpável da próstata ao exame retal digital. Lóbulo inferolateral: diretamente lateral à uretra. Lóbulo superomedial: situado profundamente ao lóbulo inferoposterior, circundando o ducto ejaculatório ipsilateral. Lóbulo anteromedial: situado profundamente ao lóbulo inferolateral, diretamente lateral à parte prostática proximal da uretra. GLÂNDULAS BULBOURETRAIS São duas, do tamanho de uma ervilha, situam-se póstero-laterais à parte membranácea da uretra. Os passam através da fáscia inferior do esfíncter da uretra (membrana do períneo) com a uretra e se abrem através de diminutas aberturas na porção proximal da parte esponjosa da uretra no bulbo do pênis. Sua secreção, semelhante ao muco, entra na uretra durante a excitação sexual. HISTOLOGIA (JUNQUEIRA) O principal hormônio produzido nos testículos é a testosterona e seu metabólico – a di-hidrotestosterona, essenciais para a fisiologia do homem. A é muito importante para a espermatogênese, para a diferenciação sexual durante o desenvolvimento embrionário e fetal e para o controle da secreção de gonadotropinas. A age em vários órgãos e tecidos do corpo durante a puberdade e a vida adulta. Os ductos genitais e as glândulas acessórias produzem secreções que, impulsionadas por contração (de musculatura lisa), transportam os espermatozoides para o exterior. Tais secreções também fornecem nutrientes para os espermatozoides enquanto eles estão no sistema genital masculino. é a grossa cápsula de tecido conjuntivo denso que envolve cada testículo. É espessada na superfície dorsal dos testículos para formar o , do qual partem septos fibrosos que penetram o testículo, dividindo-o em aproximadamente 250 compartimentos piramidais chamados . Cada lóbulo é ocupado por um a quatro túbulos seminíferos que se alojam como novelos envolvidos por um tecido conjuntivo frouxo rico em vasos sanguíneos e linfáticos, nervos e células intersticiais ( ). Os produzem as células reprodutoras masculinas, os espermatozoides, enquanto as células intersticiais secretam andrógeno testicular (testosterona). Os testículos se desenvolvem em posição retroperitoneal, na parede dorsal da cavidade abdominal. Durante o desenvolvimento fetal, eles migram e se alojam na bolsa escrotal, por isso, cada testículo arrasta consigo um folheto do peritônio, a , que consiste em uma camada parietal exterior e uma camada visceral interna, que recobrem a túnica albugínea nas porções laterais e anterior do testículo. O tem um papel importante na manutenção dos testículos a uma temperatura abaixo da intra- abdominal. onde os espermatozoides são produzidos. São túbulos enovelados. Cada testículo tem de 250 a 1000 túbulos seminíferos. Eles estão dispostos em alças, e suas extremidades se continuam com curtos tubos – , conectam os túbulos seminíferos a . A parede dos túbulos seminíferos é formada por várias camadas de células chamadas (ou epitélio seminífero), desenvolvido por uma lâmina basal e uma bainha de tecido conjuntivo (formado por fibroblastos e células mioides achatadas e contráteis). O epitélio seminífero é formado por dois tipos de células: e células que constituem a . Linhagem espermatogênica se dispõem em 4 a 8 camadas, e sua função é produzir espermatozoides 5º mês de vida fetal as células germinativas colonizam a gônada, originando as células chamadas de . são células piramidais com a sua superfície basal aderida à lâmina basal dos túbulos e suas extremidades apicais estão no lúmen dos túbulos. São elementos essenciais para a produção de espermatozoides. Ao microscópio de luz as células de Sertoli são reconhecidas principalmente pelos seus núcleos que se situam na base dos túbulos seminíferos., que são vesiculares, claros, frequentemente angulosos ou triangulares e comumente contêm um nucléolo evidente. O citoplasma das células de Sertoli não é visto com facilidade, e, por isso, os limites dessas células são mal definidos. Uma das causas dessa dificuldade são os numerosos recessos formados na superfície das células, que têm grande importância, pois as células da linhagem espermatogênica se alojam neles e passam pelo processo de meiose e pela maturação final que termina com a formação dos espermatozoides. Células de Sertoli adjacentes são unidas por junções ocludentes encontradas nas suas paredes basolaterais, formando a . As espermatogônias permanecem no compartimento basal situado abaixo da barreira. Esse compartimento é contínuo com o tecido conjuntivo e, portanto, comunica-se com o resto do organismo. Algumas das células que resultam da divisão de espermatogônias atravessam essas junções e ocupam o , situado sobre a barreira, e iniciam a espermatogênese (espermatócitos e espermátides). Essas células se localizam em recessos das paredes laterais e do ápice das células de Sertoli, enquanto os flagelos das espermátides formam tufos que se estendem para o lúmen dos túbulos. Os espermatozoides são provavelmente libertados dos recessos por movimentos do ápice das células de Sertoli, com a participação de microtúbulos e microfilamentos. As células de Sertoli em mamíferos não se dividem durante a vida sexual madura. São extremamente resistentes a condições adversas como infecções, desnutrição e radiações e têm uma taxa muito melhor de sobrevivênciadepois dessas agressões que as células da linhagem espermatogênica. ❖ como os espermatócitos, as espermátides e os espermatozoides são isolados do contato direto do plasma pela barreira hematotesticular, essas células dependem das células de Sertoli para a troca de nutrientes e metabólitos. A barreira formada pelas células de Sertoli também protege os espermatozoides de ataque imunológico. ❖ durante a espermiogênese, o excesso de citoplasma das espermátides é liberado sob a forma de corpos residuais. Esses fragmentos de citoplasma são fagocitados e digeridos por células de Sertoli. ❖ secretam continuamente nos túbulos seminíferos um fluido que é transportado na direção dos ductos genitais e é usado para transporte de espermatozoides. A secreção de uma proteína ligante de andrógeno (ABP) é controlada por hormônio foliculoestimulante e por testosterona, servindo para concentrar testosterona nos túbulos seminiferos, onde ela é necessária para estimular a espermatogênese. Ainda podem converter testosterona em estradiol e também secretam um peptídio chamado inibina, que suprime a síntese e a liberação de FSH na hipófise. ❖ é uma glicoproteína que age durante o desenvolvimento embrionário para promover a regressão dos ductos de Müller (ductos paramesonéfricos) em fetos do sexo masculino e induzir o desenvolvimento de estruturas derivadas dos ductos de Wolff' (ductos mesonéfricos). ❖ a existência de uma barreira entre o sangue e o interior dos túbulos seminíferos explica por que são achadas poucas substâncias do sangue no fluido testicular. As espermatogônias têm livre acesso a substâncias encontradas no sangue. As junções ocludentes entre as células de Sertoli, entretanto, formam uma barreira à passagem de moléculas grandes pelo espaço entre elas. Assim, as células de etapas mais avançadas da espermatogênese são protegidas de substâncias do sangue, de agentes nocivos e provavelmente de reconhecimento imunológico por linfócitos. é importante para a nutrição das células dos túbulos seminíferos, transporte de hormônios e produção de andrógenos. É formado por tecido conjuntivo, nervos, vasos sanguíneos e linfáticos, preenchendo os espaços entre os túbulos seminíferos. O tecido conjuntivo tem vários tipos de células, que incluem fibroblastos, células conjuntivas indiferenciadas, mastócitos e macrófagos. Durante a puberdade, toma-se mais evidente um tipo adicional de célula, arredondada ou poligonal, e que tem um núcleo central e um citoplasma eosinófilo rico em pequenas gotículas de lipídios: são as ou , que têm características de células produtoras de esteroides. Elas , hormônio masculino responsável pelo desenvolvimento das características sexuais masculinas secundárias. A testosterona é sintetizada por enzimas encontradas em mitocôndrias e no retículo endoplasmático liso, um exemplo de cooperação entre organelas. No adulto essas células são estimuladas pelo hormônio luteinizante da hipófise. são os , e . Se seguem aos túbulos seminíferos e conduzem espermatozoides e fluidos. A maioria dos túbulos seminíferos tem forma de alça, e suas extremidades continuam em túbulos retos. Esses, por sua vez, se continuam em rede testicular, de onde saem os ductos eferentes. ❖ situada no mediastino do testículo, composta por uma rede altamente anastomosada de canais revestidos por um epitélio de células cuboides, de onde saem 10 a 20 ductos eferentes. ❖ formados por grupos de células epiteliais cuboides não ciliadas (absorvem fluido secretado pelos túbulos seminíferos, o que, juntamente com a atividade de células ciliadas, cria um fluxo que conduz os espermatozoides para o epidídimo) que se alternam com grupos de células cujos cílios batem em direção do epidídimo, conferindo a este epitélio um característico aspecto com saliências e reentrâncias. Uma delgada camada de células musculares lisas orientadas circularmente existe em volta da lâmina basal do epitélio. Os ductos eferentes gradualmente se fundem para formar o dueto do epidídimo. são o , o e a . Eles transportam os espermatozoides do testículo para o meato do pênis ❖ tubo único altamente enrolado (4 a 6m). Juntamente com o tecido conjuntivo circunvizinho e vasos sanguíneos, esse ducto forma o corpo e a cauda do epidídimo, uma estrutura anatômica com cápsula própria. O ducto é formado por um epitélio colunar pseudoestratificado, composto de células basais arredondadas e de células colunares. A superfície das células colunares é coberta por longos e ramificados rnicrovilos de formas irregulares, chamados estereocllios. O epitélio do ducto epididimário participa da absorção e digestão dos corpos residuais das espermátides, que são eliminados durante a espermatogênese. As células epiteliais se apoiam sobre urna lâmina basal que é envolvida por células musculares lisas e por tecido conjuntivo frouxo. As contrações peristálticas do músculo liso ajudam a mover o fluido ao longo do tubo. ❖ termina na uretra prostática, onde esvazia seu conteúdo. É caracterizado por um lúmen estreito e uma espessa camada de músculo liso. Sua mucosa forma dobras longitudinais e ao longo da maior parte de seu trajeto é coberta de um epitélio colunar pseudoestratificado com estereocílios. A lâmina própria da mucosa é uma camada de tecido conjuntivo rico em fibras elásticas, e a camada muscular consiste em camadas internas e externas longitudinais separadas por uma camada circular. O músculo liso sofre fortes contrações peristálticas que participam da expulsão do sêmen durante a ejaculação. O ducto deferente faz parte do , um conjunto de estruturas que inclui ainda a artéria testicular, o plexo pampiniforme (formado por inúmeras pequenas veias) e nervos. Antes de entrar na próstata, o ducto deferente se dilata, formando uma região chamada ampola, na qual o epitélio é mais espesso e muito pregueado. Na porção final da ampola desembocam as vesículas seminais. Em seguida, o ducto deferente penetra a próstata e se abre na uretra prostática. O segmento que entra na próstata é chamado ducto ejaculatório, cuja mucosa é semelhante à do deferente, porém não é envolvida por músculo liso. são as , e . Produzem secreções essenciais para a função reprodutiva do homem. ❖ são dois tubos muito tortuosos que, quando estendidos, medem aproximadamente 5 a 10 cm. A sua mucosa é pregueada e forrada com epitélio cuboide ou pseudoestratificado colunar. As células epiteliais são ricas em grânulos de secreção, semelhantes aos encontrados em células que sintetizam proteínas. A lâmina própria é rica em fibras elásticas e é envolvida por uma espessa camada de músculo liso. Não são reservatórios para espermatozoides. Produzem uma secreção amarelada que contém frutose, citrato, inositol, prostaglandinas e várias proteínas. ❖ é um conjunto de 30 a 50 glândulas tubuloalveolares ramificadas que envolvem uma porção da uretra chamada uretra prostática (são formadas por um epitélio cuboide alto ou pseudoestratificado colunar). Um estroma fibromuscular cerca as glândulas. Tem três zonas distintas: a zona central (cerca de 25% do volume da glândula), a zona de transição e a zona periférica (cerca de 70% da glândula); seus ductos desembocam na uretra prostática. A próstata é envolvida por uma cápsula fibroelástica rica em músculo liso. Septos dessa cápsula penetram a glândula e a dividem em lóbulos. As glândulas produzem secreção e a armazenam para expulsá-la durante a ejaculação. Da mesma maneira como a vesícula seminal, a estrutura e a função da próstata são reguladas por testosterona ❖ também chamada de glândulas de Cowper, tem de 3 a 5 mm de diâmetro. Situam-se na porção membranosa da uretra, na qual lançam sua secreção. São glândulas tubuloalveolares, revestidas por um epitélio cúbico simples secretor de muco. Células musculares esqueléticas e lisas são encontradas nos septosque dividem a glândula em lóbulos. O muco secretado é claro e age como lubrificante. seus componentes principais são a e , sendo este conjunto envolvido por pele. Dois desses cilindros - os do pênis - estão localizados na parte dorsal do pênis. O terceiro, localizado ventralmente, é chamado corpo cavernoso da uretra ou e envolve a uretra. Na sua extremidade distal ele se dilata, formando a glande do pênis. A maior parte da uretra peniana é revestida por epitélio pseudoestratificado colunar, que na glande se transforma em estratificado pavimentoso. ❖ Glândulas secretoras de muco (glândulas de Littré) são encontradas ao longo da uretra peniana. ❖ O prepúcio é uma dobra retrátil de pele que contém tecido conjuntivo com músculo liso em seu interior. ❖ Glândulas sebáceas são encontradas na dobra interna e na pele que cobre a glande. ❖ Os corpos cavernosos são envolvidos por uma camada resistente de tecido conjuntivo denso, a túnica albugínea. ❖ O tecido erétil que compõe os corpos cavernosos do pênis e da uretra tem uma grande quantidade de espaços venosos separados por trabéculas de fibras de tecido conjuntivo e células musculares lisas ❖ A é um processo hemodinâmico controlado por impulsos nervosos sobre o músculo liso das artérias do pênis e sobre o músculo liso das trabéculas que cercam os espaços vasculares dos corpos cavernosos. No estado flácido, o fluxo de sangue no pênis é pequeno, mantido pelo tônus intrínseco da musculatura lisa e por impulsos contínuos de inervação simpática. A ereção ocorre quando impulsos vasodilatadores do parassimpático causam o relaxamento da musculatura dos vasos penianos e do músculo liso dos corpos cavernosos. A vasodilatação também se associa à concomitante inibição de impulsos vasoconstritores do simpático. A abertura das artérias penianas e dos espaços cavernosos aumenta o fluxo de sangue que preenche os espaços cavernosos, produzindo a rigidez do pênis. Após a ejaculação e o orgasmo, a atividade parassimpática é reduzida, e o pênis volta a seu estado flácido. Estudar a espermatogênese e a participação dos hormônios no testículo ESPERMATOGÊNESE (JUNQS) É o processo completo que começa nas (células pequenas situadas próximas à lâmina basal), na puberdade há o início de mitoses sucessivas, onde as células filhas podem seguir dois caminhos: continuar se dividindo (manter-se como células tronco – espermatogônias tipo A) ou diferenciar-se, seguindo nos ciclos de mitose (tornam- se espermatogônias tipo B). Essas de tipo B passam por ciclos mitóticos nos quais as células filhas não se separam completamente e, ao final desse processo, se tornam-se (maiores células e localizadas próximo à lâmina basal). São unidos por pontes citoplasmáticas até o final da espermatogênese. Os espermatócitos primários duplicam seu DNA, logo tem 46 cromossomos. Passam pela meiose I e, durante a anáfase da primeira divisão meiótica, os cromossomos homólogos se separam e estas células são denominadas os , que tem 23 cromossomos, mas o dobro da quantidade habitual de DNA uma vez que seus cromossomos são constituídos de duas cromátides. Deste modo, os dois espermatócitos secundários entram na segunda divisão da meiose, originando duas , cada uma com 23 cromossomos e metade da quantidade regular de DNA (haploides) ou seja metade da quantidade regular do organismo. é a fase final da produção de espermatozoide e durante ela não ocorre nenhuma divisão celular. As espermátides podem ser distinguidas por seus núcleos com quantidades crescentes de cromatina e condensada de formas variadas ao longo do lúmen. Na espermiogênese ocorrem algumas alterações, como a formação do acrossomo, condensação e alongamento do núcleo, desenvolvimento do flagelo e perda de grande parte do citoplasma. O resultado final é um (célula altamente especializada para transferir o DNA masculino ao ovócito) liberado no lúmen do túbulo seminífero. A espermiogênese pode ser ❖ o citoplasma das espermátides contém um complexo de Golgi bastante desenvolvido. Há acumulação de pequenos grânulos ‘pró-acrossômicos’ no Golgi, que se fundem para formar um único grânulo acrossômico no interior de uma vesícula limitada por membrana, chamada vesícula acrossômico. Os centríolos migram para perto da superfície da célula, em posição oposta à vesícula acrossômica e iniciam a formação do axonema (um conjunto de microtúbulos que formará o eixo central de um flagelo). ❖ a vesícula e o grânulo acrossômico se estendem sobre a metade anterior do núcleo e passam a ser chamados inicialmente de capuz acrossômico e, depois, finalmente, de acrossomo. Ele contém várias enzimas hidrolíticas, como hialuronidase, neuraminidase, fosfatase ácida e uma protease, portanto, assemelha-se a um lisossomo. Essas enzimas são capazes de dissociar as células da carona radiata e de digerir as proteínas da zona pelúcida, estruturas que envolvem os ovócitos. ❖ uma grande parte do citoplasma das espermátides é desprendida, formando corpos residuais que são fagocitados pelas células de Sertoli e os espermatozoides são liberados no lúmen do túbulo. Os espermatozoides são transportados ao epidídimo em um meio apropriado, o fluido testicular, produzido pelas células de Sertoli e pelas células da rede testicular (contém esteroides, proteínas, íons e uma proteína ligante de andrógeno que transporta testosterona). INFLUÊNCIAS DA ESPERMATOGÊNESE hormônios são os fatores mais importantes no controle da espermatogênese, a qual depende da ação dos hormônios FSH e LH da hipófise sobre as células do testículo. ❖ age nas células de Sertoli, promovendo a síntese e a secreção de proteína ligante de andrógeno-ABP. ❖ age nas células intersticiais, estimulando a produção de testosterona. ❖ se difunde das células intersticiais para o interior do túbulo seminífero e se combina com a ABP. Dessa maneira se mantém uma alta concentração de testosterona no túbulo seminífero, condição muito importante para estimular a espermatogênese. Desnutrição, alcoolismo e várias substâncias levam a alterações nas espermatogônias, causando diminuição na produção de espermatozoides. Irradiações (p. ex., raios X) e sais de cádmio são bastante tóxicos para as células da linhagem espermatogênica, causando a morte dessas células e esterilidade nos indivíduos acometidos. Analisar a fertilidade FATORES QUE INFLUENCIAM (FÍSICOS, AMBIENTAIS, PSICOSSOCIAIS) Diversos fatores podem influenciar a fertilidade masculina, estes fatores podem ser provenientes de diversas causas como , como a criptorquidia (não descida dos testículos para a bolsa escrotal), varicocele (o inchaço nos vasos sanguíneos ao redor dos testículos) e Doença de Peyronie (causa o entortamento do pênis). como caxumba, que pode causar atrofia dos testículos, e DSTS, como a gonorreia, podem causar alteração ou mesmo comprometer completamente a qualidade do esperma e causar problemas de fertilidade. como obstrução nos tubos que transportam os espermatozoides, problemas no canal deferente, ou mesmo a chamada ejaculação retrógrada em que o sêmen é expelido para trás da bexiga ao invés de ser eliminado pelo pênis que pode ser causada por diabetes, uso de remédios (medicamentosa), lesões na coluna e cirurgia anterior na bexiga, na próstata ou na uretra (traumas). Além disso os desequilíbrios hormonais podem afetar a ejaculação como níveis de testosterona e a contagem de esperma por exemplo, outros problemas como a disfunção erétil, também pode causar infertilidade. também podem alterar o funcionamento dos órgãos reprodutivos, e em outros casos o tratamento por quimio ou radioterapia pode ser fator determinante na produção do esperma. Outro fator é o , como remédios para tratar o câncer, mas também antidepressivos tricíclicos, remédios para pressão alta, esteroides anabolizantes, remédios para artrite reumatoideou colite ulcerativa. também alteram a fertilidade como abuso de álcool, deficiência hormonal, temperatura do saco escrotal, desnutrição, radiação, sais de cádmio que são tóxicos para células da linhagem espermatogênica. Problema 2: Primeiros ciclos menstruais Estudar o aparelho reprodutor feminino (morfofisiologia, histologia) (TORTORA) Os órgãos do sistema genital feminino incluem os ovários, as tubas uterinas, o útero, a vagina e órgãos externos, que são coletivamente chamados de pudendo feminino (também conhecido como vulva). As glândulas mamárias são consideradas parte do tegumento e do sistema genital feminino. ovário produz oócitos secundários e hormônios; tubas uterinas transportam um oócito secundário para o útero (onde ocorre a fertilização normalmente); o útero é onde o óvulo fertilizado é implantado, ocorrendo o desenvolvimento do feto durante a gestação; a vagina recebe o pênis durante a relação sexual e é uma passagem para o parto; as glândulas mamárias produzem, secretam e ejetam o leite para a amamentação do recém-nascido. OVÁRIOS São as gônadas femininas, ou seja, um par de glândulas reprodutivas – homólogas aos testículos. Produzem os (os oócitos secundários que se desenvolvem em óvulos maduros após a fertilização), e , incluindo a progesterona e os estrogênios (hormônios sexuais femininos), a inibina e a relaxina. Os ovários, um em cada lado do útero, descem até a margem da parte superior da cavidade pélvica durante o terceiro mês de desenvolvimento. Vários ligamentos os prendem em sua posição. O , que é uma prega do peritônio parietal, se insere aos ovários por uma dobra de duas camadas de peritônio chamada de . O ancora os ovários no útero, e o os insere na parede pélvica. Cada ovário contém um , o ponto de entrada e saída para os vasos sanguíneos e nervos com os quais o mesovário está ligado. cada ovário consiste nas seguintes partes: ❖ O é uma camada de epitélio simples (prismático baixo ou escamoso) que recobre a superfície do ovário. Esse termo não é correto em humanos porque esta camada não dá origem aos óvulos. Porém o nome é antigo e só se descobriu recentemente que as células que produzem os óvulos surgem a partir do saco vitelino e migram para os ovários durante o desenvolvimento embrionário. ❖ A é uma cápsula esbranquiçada de tecido conjuntivo denso irregular localizada imediatamente profunda ao epitélio germinativo. ❖ O é a região imediatamente profunda à túnica albugínea. Ele consiste em folículos ovarianos circundados por tecido conjuntivo denso irregular que contém fibras colágenas e células semelhantes a fibroblastos chamadas células estromais. ❖ A é profunda ao córtex do ovário. A margem entre o córtex e a medula não pode ser distinguida, mas a medula é constituída por tecido conjuntivo mais frouxamente disposto e contém vasos sanguíneos, vasos linfáticos e nervos. ❖ Os estão no córtex e consistem em em várias fases de desenvolvimento, além das células que os circundam. Quando as células circundantes formam uma única camada, são chamadas ; mais tarde no desenvolvimento, quando se formam diversas camadas, elas são chamadas . As células circundantes nutrem o oócito em desenvolvimento e começam a secretar estrogênios conforme o folículo cresce. ❖ O folículo maduro é um folículo grande, cheio de líquido, que está pronto para romper e expulsar seu oócito secundário, em um processo conhecido como . ❖ O contém os restos de um folículo maduro após a ovulação. O corpo lúteo produz progesterona, estrogênios, relaxina e inibina, até que se degenera em um tecido cicatricial fibroso chamado . TUBAS UTERINAS São duas, estendem-se lateralmente a partir do útero. Medem aproximadamente 10cm e encontram-se no interior das pregas de ligamento largo do útero. Fornecem uma via para os espermatozoides chegarem ao óvulo e transporta oócitos secundários e óvulos fecundados do ovário ao útero. A parte em forma de funil de cada tuba, chamada de , está próxima do ovário, mas se abre para a cavidade pélvica. Ela termina em franjas de projeções digitiformes chamadas , que estão ligadas à extremidade lateral do ovário. Do infundíbulo, a tuba uterina se estende medialmente e, eventualmente, inferiormente, e se insere no ângulo lateral superior do útero. A é a sua parte mais larga e mais longa, constituindo os dois terços laterais do seu comprimento. O é a parte curta, estreita, mais medial e de paredes espessas, que se une ao útero. são compostas por três camadas: ❖ composta por epitélio (com células colunares ciliadas simples ajuda a mover o óvulo ou oócito secundário / e células não ciliadas células intercalares, com microvilosidades e secretam um líquido nutritivo para o óvulo / e lâmina própria (tecido conjuntivo). ❖ composta por um anel circular interno de músculo liso espesso e uma fina região externa de músculo liso longitudinal. contrações peristálticas também ajudam a mover o óvulo ou oócito secundário. ❖ uma membrana serosa, camada mais exterior das tubas. Após a ovulação, os movimentos das fímbrias da tuba uterina produzem correntes locais, que circundam a superfície do folículo maduro imediatamente antes de ocorrer a ovulação. Estas correntes movem o oócito secundário ovulado da cavidade peritoneal para a tuba uterina. Um espermatozoide geralmente encontra e fertiliza um oócito secundário na ampola da tuba uterina, embora a fertilização na cavidade peritoneal não seja incomum. A fertilização pode ocorrer até aproximadamente 24 h após a ovulação. Algumas horas após a fertilização, os materiais nucleares do óvulo haploide e o espermatozoide se unem. O óvulo fertilizado diploide é agora chamado de zigoto e começa a sofrer divisões celulares enquanto se move em direção ao útero. Ele chega ao útero 6 a 7 dias após a ovulação. Os oócitos secundários não fertilizados se desintegram. ÚTERO Serve como parte da via para o espermatozoide depositado na vagina alcançar as tubas uterinas. É também o local da implantação de um óvulo fertilizado, desenvolvimento do feto durante a gestação e trabalho de parto. Durante os ciclos reprodutivos, quando a implantação não ocorre, o útero é a fonte do fluxo menstrual. É situado entre a bexiga e o reto. É maior em mulheres que estiveram grávidas recentemente e menor (atrofiado) quando os hormônios sexuais estão baixos (como, por exemplo, após a menopausa). uma parte em forma de cúpula superior às tubas uterinas chamada de , uma parte central afilada chamada de e uma parte inferior estreita chamada de , que se abre para o interior da vagina. Entre o corpo do útero e o colo do útero está o , uma região de aproximadamente 1 cm de comprimento. O interior do corpo do útero é chamado de , e o interior do colo do útero é chamado de . O canal do colo do útero se abre para a cavidade uterina no e na vagina no . Geralmente o útero fica em uma posição chamada anteflexão (o corpo do útero se projeta anterior e superiormente à bexiga urinária). Vários ligamentos que são extensões do peritônio parietal ou cordões fibromusculares mantêm a posição do útero. O par de são pregas duplas de peritônio que fixam o útero em ambos os lados da cavidade pélvica. O par de , também extensões peritoneais, encontram-se em cada lado do reto e ligam o útero ao sacro. Os estão localizados inferiormente às bases dos ligamentos largos e se estendem da parede pélvica ao colo do útero e vagina. Os são bandas de tecido conjuntivo fibroso entre as camadas do ligamento largo; estendem-se de um ponto no útero imediatamente inferior às tubas uterinas até uma parte dos lábios maiores do pudendo da genitália externa. Embora os ligamentos normalmente mantenham a posição de anteflexão do útero, também possibilitam movimentação suficiente de seu corpo útero, de modo que o útero pode tornar-se mal posicionado. Ainclinação posterior do útero, chamada retroflexão, é uma variação inofensiva da posição normal do útero. Muitas vezes não há causa para esta condição, mas ela pode ocorrer após o parto. o útero é composto por três camadas histológicas: ❖ camada exterior (também chamada de túnica serosa), é parte do peritônio visceral e é composta por epitélio escamoso simples e tecido conjuntivo areolar. Lateralmente, torna- se o ligamento largo do útero. Anteriormente, recobre a bexiga urinária e forma uma escavação rasa, a . Posteriormente, recobre o reto e forma uma escavação profunda entre o útero e a bexiga urinária, a – o ponto mais inferior da cavidade pélvica. ❖ camada intermediária composto por três camadas de fibras musculares lisas (mais espessas ao fundo e mais finas no colo do útero). A camada mais espessa é intermediária e circular, enquanto as outras duas longitudinais ou oblíquas. Durante o trabalho de parto, são as contrações coordenadas do miométrio (resposta à ocitocina) que ajudam a expelir o feto do útero. ❖ camada interna do útero, é bem vascularizada e possui 3 componentes: uma camada mais interna composta por epitélio colunar simples (células ciliadas e secretoras) que reveste o lúmen, um estroma endometrial subjacente que é uma região muito espessa de lâmina própria (tecido conjuntivo areolar) e glândulas uterinas que se desenvolvem como invaginações do epitélio luminal. É dividido em duas camadas: – reveste a cavidade uterina e descama durante a menstruação – e , permanente e dá origem a um novo estrato funcional após cada menstruação. produzido por células secretoras da túnica mucosa do colo do útero. É uma mistura de água, glicoproteínas, lipídios, enzimas e sais inorgânicos. É mais propicio aos espermatozoides durante o período fértil (próximo ou no momento da ovulação), pois se torna menos viscoso e mais alcalino. Em outros momentos, um muco mais viscoso forma um tampão cervical que impede fisicamente a penetração dos espermatozoides. Suplementa as necessidades de energia dos espermatozoides e protege (assim como o colo do útero) o sptz dos fagócitos e do ambiente hostil da vagina e do útero. Também pode atuar na : várias mudanças funcionais pelas quais os espermatozoides passam no sistema genital feminino antes de serem capazes de fertilizar um oócito secundário. A capacitação faz com que a cauda de um espermatozoide se mova ainda mais vigorosamente, e prepara a membrana plasmática do espermatozoide para se fundir com a membrana plasmática do oócito. VAGINA É um canal tubular fibromuscular de 10cm de comprimento, alinhado com a túnica mucosa (que se estende do exterior do corpo até o colo do útero). É o receptáculo para o pênis durante a relação sexual, a saída para o fluxo menstrual e a via de passagem para o parto. Situada entre a bexiga urinária e o reto, a vagina é dirigida superior e posteriormente, onde se insere no útero. Um recesso chamado circunda a inserção vaginal ao colo do útero. ❖ é contínua com a do útero, consistindo em epitélio escamoso estratificado não queratinizado e tecido conjuntivo areolar que se encontra em uma série de pregas transversais, chamadas . A túnica mucosa da vagina contém grandes estoques de glicogênio, cuja decomposição produz ácidos orgânicos. O meio ácido resultante retarda o crescimento microbiano, mas também é prejudicial ao espermatozoide. Componentes alcalinos do sêmen, principalmente das glândulas seminais, elevam o pH do líquido na vagina e aumentam a viabilidade do espermatozoide. ❖ composta por uma camada circular externa e uma camada longitudinal interna de músculo liso, que pode se distender consideravelmente para acomodar o pênis durante a relação sexual e a criança durante o parto. ❖ camada superficial da vagina, é constituída por tecido conjuntivo areolar. Ela ancora a vagina aos órgãos adjacentes, como a uretra e a bexiga urinária anteriormente e o reto e o canal anal posteriormente. ❖ fina prega de túnica mucosa vascularizada. Forma uma margem em torno da extremidade inferior da abertura vaginal para o exterior (o óstio da vagina), fechando-a parcialmente. Depois de sua ruptura, geralmente após a primeira relação sexual, permanecem apenas remanescentes do hímen. Às vezes, o hímen recobre completamente o óstio da vagina, em uma condição chamada hímen imperfurado. Pode ser necessária uma cirurgia para abrir o óstio da vagina e possibilitar a saída do fluxo menstrual. PUDENDO FEMININO São os órgãos externos do sistema reprodutor feminino. ❖ Anteriormente às aberturas vaginal e uretral está o , uma elevação de tecido adiposo recoberta por pele e pelos pubianos grossos que acolchoam a sínfise púbica. ❖ Do monte do púbis, duas pregas de pele longitudinais, os , se estendem inferiormente e posteriormente. Os lábios maiores do pudendo são recobertos por pelos pubianos e contêm tecido adiposo, glândulas sebáceas e glândulas sudoríferas apócrinas. Eles são homólogos ao escroto. ❖ Medialmente aos lábios maiores do pudendo estão duas pregas de pele menores chamadas . Ao contrário dos lábios maiores do pudendo, os lábios menores do pudendo são desprovidos de pelos pubianos e gordura e têm poucas glândulas sudoríferas, mas contêm muitas glândulas sebáceas. Os lábios menores do pudendo são homólogos à parte esponjosa (peniana) da uretra. ❖ O é uma pequena massa cilíndrica composta por dois pequenos corpos eréteis, os corpos cavernosos, e diversos nervos e vasos sanguíneos. O clitóris está localizado na junção anterior dos lábios menores do pudendo. Uma camada de pele chamada é formada no ponto em que os lábios menores do pudendo se unem e recobrem o corpo do clitóris. A parte exposta do clitóris é a . O clitóris é homólogo à glande nos homens. Como a estrutura do sexo masculino, o clitóris é capaz de aumentar de tamanho à estimulação tátil e tem um papel na excitação sexual da mulher. ❖ A região entre os lábios menores do pudendo é o . No interior do vestíbulo estão o hímen (se ainda existir), o , o óstio externo da uretra e as aberturas dos ductos de várias glândulas. O vestíbulo da vagina é homólogo à parte membranácea da uretra nos homens. O óstio da vagina, a abertura da vagina para o exterior, ocupa a maior parte do vestíbulo e é limitada pelo hímen. Anteriormente ao óstio da vagina e posteriormente ao clitóris está o , a abertura da uretra para o exterior. Em ambos os lados do óstio externo da uretra estão aberturas dos ductos das . Estas glândulas secretam muco e estão embutidas na parede da uretra. As glândulas parauretrais são homólogas à próstata. Em ambos os lados do óstio da vagina propriamente dito estão as , que se abrem por ductos em um sulco entre o hímen e os lábios menores do pudendo. Elas produzem algum muco durante a excitação sexual e as relações sexuais, que contribui para o muco cervical e fornece lubrificação. As glândulas vestibulares maiores são homólogas às glândulas bulbouretrais nos homens. Várias também se abrem para o vestíbulo da vagina ❖ O bulbo do vestíbulo consiste em duas massas alongadas de tecido erétil imediatamente profundas aos lábios de cada lado do óstio da vagina. O bulbo do vestíbulo fica cheio de sangue durante a excitação sexual, estreitando o óstio da vagina e colocando pressão sobre o pênis durante a relação sexual. O bulbo do vestíbulo é homólogo ao corpo esponjoso e bulbo do pênis nos homens. PERÍNEO É uma área em formato de diamante medial às coxas e nádegas tanto no sexo masculino quanto feminino. Ele contém os órgãos genitais externos e o ânus. O períneo é limitado anteriormente pela sínfise púbica, lateralmente pelas tuberosidades isquiáticas e posteriormente pelo cóccix. Uma linha transversal traçada entre as tuberosidades isquiáticas divide o períneo em uma região urogenital anterior que contém os órgãos genitais externos e uma regiãoanal posterior que contém o ânus. GLÂNDULAS MAMÁRIAS Cada mama é uma projeção hemisférica e de tamanho variável anterior aos músculos peitoral maior e serrátil anterior, e ligada a eles por uma camada de fáscia composta por tecido conjuntivo denso irregular. Cada mama tem uma projeção pigmentada, a , que tem uma série de aberturas pouco espaçadas de ductos chamados , dos quais emergem leite. A área circular de pele pigmentada ao redor do mamilo é chamada ; tem aspecto áspero, porque contém glândulas sebáceas modificadas. Faixas de tecido conjuntivo chamadas correm entre a pele e a fáscia e apoiam a mama. No interior de cada mama há uma , uma glândula que produz leite. Esta contém de 15 a 20 (compartimentos) separados por tecido adiposo (em quantidades variáveis). Em cada lobo existem, ainda, menores compartimentos chamados lóbulos, que, por sua vez, são compostos por agrupamentos de glândulas secretoras de leite em forma de uva chamados de alvéolos, embutidos no tecido conjuntivo. A contração das células mioepiteliais em torno dos alvéolos ajuda a impulsionar o leite em direção às papilas mamárias. Quando está sendo produzido leite, ele passa dos alvéolos por vários túbulos secundários e, em seguida, para os ductos mamários. Próximo do mamilo, os ductos mamários se expandem discretamente para formar seios chamados seios lactíferos, onde um pouco de leite pode ser armazenado antes de ser drenado para um ducto lactífero. Cada ducto lactífero normalmente transporta leite de um dos lobos para o exterior. Dinâmica do ciclo menstrual REGULAÇÃO HORMONAL O hormônio liberador de gonadotropina (GnRH) secretado pelo hipotálamo controla os ciclos ovariano e uterino, estimulando a liberação do hormônio foliculoestimulante (FSH) e do hormônio luteinizante (LH) pela adenohipófise. O FSH inicia o crescimento folicular, enquanto o LH estimula o desenvolvimento adicional dos folículos ovarianos. Além disso, o FSH e o LH estimulam os folículos ovarianos a secretar estrogênio. O LH estimula as células da teca de um folículo em desenvolvimento a produzir androgênios. Sob influência do FSH, os androgênios são absorvidos pelas células granulosas do folículo e, em seguida, convertidos em estrogênios. No meio do ciclo, o LH estimula a ovulação e, então, promove a formação do corpo lúteo, a razão para o nome hormônio luteinizante. Estimulado pela LH, o corpo lúteo produz e secreta estrogênios, progesterona, relaxina e inibina. já foram isolados pelo menos seis diferentes, mas apenas três estão em quantidade significativa. São secretados pelos folículos ovarianos. Principais funções: ❖ Promover o desenvolvimento e manutenção das estruturas reprodutivas femininas, características sexuais secundárias e mamas. As características sexuais secundárias incluem a distribuição do tecido adiposo nas mamas, no abdome, no monte do púbis e nos quadris; tom da voz; uma pelve ampla; e o padrão de crescimento de pelos no corpo. ❖ Aumentar o anabolismo proteico, incluindo a formação de ossos fortes. Em relação a isso, os estrogênios são sinérgicos com o hormônio do crescimento (hGH) ❖ Baixar o nível sanguíneo de colesterol, que provavelmente é o motivo de as mulheres com menos de 50 anos correrem risco muito menor de doença da artéria coronária (DAC) do que os homens de idade semelhante ❖ Níveis sanguíneos moderados inibem tanto a liberação de GnRH pelo hipotálamo quanto a secreção de LH e de FSH pela adenohipófise. secretada principalmente pelas células do corpo lúteo, coopera com os estrogênios para preparar e manter o endométrio para a implantação de um óvulo fertilizado e preparar as glândulas mamárias para a secreção de leite. Altos níveis de progesterona também inibem a secreção de LH e GnRH. CICLO MENSTRUAL FASE MENSTRUAL OU MENSTRUAÇÃO Por convenção, o 1° dia da menstruação é o início do ciclo. Assim, a fase menstrual dura aproximadamente os primeiros 5 dias do ciclo. sob influência do FSH, vários folículos primordiais se desenvolvem em folículos primários e, então, em folículos secundários. Este processo de desenvolvimento pode levar vários meses para ocorrer. Portanto, um folículo que começa a se desenvolver no início de um dado ciclo menstrual pode não alcançar a maturidade e ovular até vários ciclos menstruais mais tarde. o fluxo menstrual do útero consiste em 50 a 150ml de sangue, líquido tecidual, muco e células epiteliais do endométrio descamado. Esta eliminação ocorre porque os níveis decrescentes de progesterona e estrogênios estimulam a liberação de prostaglandinas que fazem com que as arteríolas espirais do útero se contraiam. Como resultado, as células que elas irrigam são privadas de oxigênio e começam a morrer. Por fim, todo o estrato funcional descama. Nesta altura, o endométrio está muito fino, com cerca de 2 a 5 mm, porque apenas o estrato basal permanece. O fluxo menstrual passa da cavidade uterina pelo colo do útero e vagina até o meio externo. FASE PRÉ-OVULATÓRIA É o período entre o fim da menstruação e a ovulação. Tem comprimento mais variável que outras fases. alguns dos folículos secundários nos ovários começam a secretar estrogênios e inibina. Por volta do dia 6, um folículo secundário único em um dos dois ovários superou todos os outros para se tornar o folículo dominante. Os estrogênios e a inibina secretados pelo folículo dominante diminuem a secreção de FSH, o que faz com que os outros folículos menos bem desenvolvidos parem de crescer e sofram atresia. Os gêmeos ou trigêmeos fraternos (não idênticos) ocorrem quando dois ou três folículos secundários se tornam codominantes e mais tarde são ovulados e fertilizados aproximadamente ao mesmo tempo. Normalmente, um folículo secundário dominante único passa a ser o folículo maduro, que continua aumentando até que tenha mais de 20 mm de diâmetro e esteja pronto para a ovulação. Este folículo forma uma protuberância em forma de vesícula decorrente da tumefação do antro na superfície do ovário. Durante o processo de maturação final, o folículo maduro continua aumentando a sua produção de estrogênios. Outros objetivos: ❖ ❖ ❖ Problema 3: Desejo de ter filhos Conceituar os riscos da gestação tardia, tanto para a gestante quanto para o concepto (anomalias cromossômicas) ARTIGOS a idade materna influencia o processo da meiose, tendo sido demonstrado que o fuso meiótico em mulheres com 40 anos ou mais é frequentemente anormal, tanto em relação ao alinhamento cromossômico quanto à matriz de microtúbulos, que inclui o fuso meiótico; dessa forma, observa-se uma alta incidência de aneuploidias nessas mulheres21. O encurtamento dos telômeros, que ocorre com a duplicação do DNA, pode exercer papel importante. Embora os oócitos não sofram divisão nos mamíferos adultos, seus precursores replicam durante a oogênese fetal. Os oócitos de mulheres mais velhas entraram no processo de meiose mais tarde na vida fetal, tendo, portanto, passado por maior número de ciclos mitóticos durante a oogênese fetal do que oócitos de mulheres jovens acredita-se que alterações relacionadas à idade na formação do fuso meiótico e no alinhamento cromossômico resultem em altas taxas de aneuploidia do embrião de oócitos em mulheres em idade reprodutiva avançada. Além disso, a instabilidade relacionada à idade no DNA mitocondrial pode afetar a competência oocitária e a transmissão de anormalidades mitocondriais para a prole. DNA mitocondrial mais baixo e, de fato, o conteúdo mitocondrial é preditivo de baixa qualidade oocitária e resultam em biogênese mitocondrial prematura e anormal no desenvolvimento embrionário inicial. O complexo proteico da coesina mantém a coesão da estrutura cromátide irmã. A clivagem por coesão é necessária para a segregação cromossômica correta para a meiose. Propõe-se que o aumento do tempo para a retomada da meiose em mulheres comidade avançada resulte em deterioração da coesão e aumento de erros de segregação e aneuploidia. O aumento da atividade da separase, a degradação prematura do Shugoshin 2, a atividade do complexo promotor da anáfase ou do cicloossomo e o ponto de verificação do conjunto do fuso e o estresse oxidativo são fatores implicados nessa falha. Os telômeros limitam e protegem as extremidades do cromossomo. Esse limite evita a exposição da extremidade do DNA, que se assemelha a uma quebra de DNA e solicita uma resposta a danos no DNA. O encurtamento dos telômeros e a eventual exposição do final do DNA são conseqüências inevitáveis da divisão celular em andamento e do aumento da idade. A abertura das extremidades do cromossomo pode, portanto, esclarecer a patogênese da multiplicidade de efeitos relacionados à idade na função celular dos ovócitos, incluindo defeitos de coesão, quiasma interrompido e fuso meitótico, aneuploidia e danos às espécies reativas de oxigênio (ERO). Propuseram que o encurtamento dos telômeros de oócitos associado ao aumento da fragmentação e aneuploidia é um mecanismo evolutivo para impedir que mulheres em idade materna avançada tenham uma gravidez que arriscaria sua própria saúde. Ocasionalmente, os cromossomos podem sofrer algumas alterações durante os processos mitóticos e meióticos, resultando em anormalidades cromossômicas (Pasternak, 2002). A anormalidade cromossômica clinicamente significativa é a aneuploidia (número anormal de cromossomos devido a um exemplar extra ou inexistente). A ocorrência de um cromossomo autossômico adicional ou trissomia (três em vez do par normal de um cromossomo) é a aneuploidia mais freqüente. O tipo mais comum de aneuploidia humana viável é a síndrome de Down, ou trissomia do 21, resultante da não-disjunção meiótica ❖ Cinco por cento dos eventos não-disjuncionais que envolvem o cromossomo 21 acontecem na meiose paterna. ANOMALIAS CONGÊNITAS é todo defeito funcional ou estrutural, presente no momento do nascimento ou que se manifesta em etapas mais avançadas da vida. Qualquer alteração no decorrer do desenvolvimento embrionário pode resultar em anomalias congênitas que podem variar desde pequenas assimetrias até defeitos com maiores comprometimentos estéticos e funcionais. As causas estão ligadas a eventos que precedem ao nascimento, podendo ser herdadas ou adquiridas. Os principais fatores etiológicos são representados pelas condições hereditárias (genéticas), exposição a substâncias (medicamentos, álcool e drogas ilícitas), infecções (citomegalovirose, rubéola e toxoplasmose) e radiações, sendo na maioria das vezes por razões desconhecidas. Atinge entre 2 e 3% dos nascidos vivos. Existe relação entre idade materna e presença de AC no nascimento. Para as mães adolescentes com gestações múltiplas as chances de gerar uma criança com AC é de 6,14 vezes comparadas as adolescentes com gestação única, e para as mães tardias não casadas, as chances são de 11,4 quando comparadas as mães com idade entre 20 a 34 anos. Aumento da incidência de aneuploidias com o avanço da idade materna. As aneuplodias são mais frequentes com a diminuição da reserva ovariana, que pode ser determinada, entre outros métodos, pela idade avançada e pelos níveis basais de FSH elevados, implicando um número reduzido de oócitos coletados, fertilizados e, consequentemente, de embriões transferidos. Aneuploidias são síndromes genéticas resultantes da alteração do número de cromossomos por célula. ANEUPLOIDIAS AUTOSSÔMICAS consiste na existência de um cromossomo extra no que devia ser o par 21. A idade materna acima de 35 anos é um fator relevante na predisposição de crianças com essa síndrome, o que é explicado pelos ovócitos envelhecidos. Resulta da não disjunção meiótica (meiose I ou II) do par 21. Tem como características fenotípicas um grau de desenvolvimento mental reduzido, disformia facial, clinodactilia, hipotonia, cardiopatia congênita, além de estatura baixa e pescoço curto. Frequente em 1 a cada 800 n.v. Expectativa de vida do portador é de cerca de 40 anos. ❖ A não-disjunção dos cromossomos ocorre com uma alta frequência e uma segregação aberrante pode ocorrer em até 10% das meioses femininas, e esses níveis aumentam drasticamente em mães acima de 35 anos. ❖ Ocorre quando não há separação dos homólogos durante a meiose I ou separação das cromátides irmãs na meiose II. ❖ Aconselhamento genético relacionado à síndrome de Down estão: idades avançadas do pai e da mãe, acima de 55 e 35 respectivamente; histórico de abortos; histórico familiar de retardamento mental. ❖ Uma mulher com um cromossomo 21 extra é designada pelo código 47, XX, +21 e no homem, esta simbologia é 47, XY, +21. assim como a síndrome de Down, esta apresenta um cromossomo a mais, entretanto, desta vez no par 18. Os portadores apresentam como características fenotípicas: atraso no desenvolvimento mental, malformação e cardiopatia congênita, criptorquidia, hipertonia e esterno mais curto. Frequência de 1/8.000 n.v. Expectativa de vida extremamente baixa, sendo de 2 a 3 meses para meninos e 10 meses para meninas; em raros casos um portador passa dos 2 anos de idade. também resultante de um cromossomo extra. Tem como características fenotípicas: malformações do sistema nervoso central, retardo de crescimento e desenvolvimento mental, microcefalia, lábio leporino/fenda palatina, malformações cardíacas, criptorquidia e ovários hipoplásicos. Frequente em 1/20.000 n.v. Apenas 2,5% dos fetos com síndrome de Patau nascem vivos, sendo, portanto, essa doença uma das principais causas de aborto espontâneo até o 3º mês de gestação. A expectativa é que o bebê não sobreviva ao 1º mês de vida. Contudo, existem relatos de crianças portadoras que viveram até 10 anos de idade. ANEUPLOIDIAS SEXUAIS resultante de erro na divisão celular (não disjunção). 30% dos casos vindos de gestações com mãe de idade avançada. Manifestações fenotípicas sutis, como: baixa massa muscular, atraso cognitivo, motor e de linguagem, insuficiência renal, baixa fertilidade, estatura maior dentro do padrão familiar. Prevalência de 1-5/10.000 n.v. Apresentam expectativa de vida normal. resultante da não disjunção paterna na meiose II. Características fenotípicas sutis, destacando-se a estatura elevada. Possuem inteligência normal e não são dismorfos, nem estéreis. Contudo, pesquisas apontam que portadores dessa síndrome tem comportamento mais violento, tendendo a se lançar mais na criminalidade (3% dos homens em penitenciárias e hospitais psiquiátricos apresentam a síndrome). Prevalência de 1-5/10.000 n.v. resultante da não disjunção na meiose I paterna (50%) ou nas meioses I ou II maternas (50%). Associado a idade elevada da mãe nos casos de não disjunção na meiose I. Características fenotípicas: azoospermia (tem função sexual, mas não produzem espermatozóides), estatura elevada, magros, pênis pequeno, pouca pilosidade no púbis, níveis elevados de FSH e LH, ginecomastia e pouca pilosidade na barba (níveis de estrogênio mais elevados). Prevalência de 1/600-900 h.n.v. Estudar a influência da idade do casal na reprodução IDADE IDEAL O critério sobre a idade ideal para dar à luz evoluiu com o tempo. Na década de 1960, considerava-se ideal a faixa entre os 18 e os 25 anos. Quando a mulher dava à luz pela primeira vez depois dos 25 anos, era classificada de primigesta idosa. Hoje, admite-se que a idade “ideal” para a primeira gravidez vai dos 20 aos 34 anos. Pico de fertilidade aos 25 anos. GRAVIDEZ TARDIA No momento da menarca, a mulher apresenta 300.000 a 400.000 folículos, que diminuem para o número crítico de 25.000 folículos aos 38 anos de idade; aos 50 anos de idade, a mulher atinge o número aproximado de 1.000 folículos. Após os 35 anos de idade, nota-se um aumento na probabilidade de ocorrer anomalias cromossômicas, de desenvolver hipertensão e diabetese de se realizar cesáreas. Além disso, há um aumento na chance de abortos e uma diminuição na taxa de implantação do zigoto. Com aumento da idade, há diminuição na reserva ovariana e na qualidade dos oócitos (fuso meiótico tende a ficar mais anormal após os 40 anos). As estatísticas indicam que o número de cesáreas em gravidezes tardias é maior do que o de partos normais, por ansiedade materna e do médico também. Ter o primeiro filho aos 40 anos é tão desejado que nada pode dar errado e a mulher não suportaria esperar doze horas e com tranquilidade pelo trabalho de parto. No entanto, não há nenhuma contraindicação para parto normal. Alguns médicos falam que as fibras uterinas não são tão efetivas quanto as de uma paciente mais jovem, mas isso é muito difícil de ser averiguado. Durante a gestação, o risco de complicações é o mesmo, sendo primeiro filho ou não. Na hora do parto, para quem já teve filhos, os riscos são menores, porque a bacia já foi testada e sabe-se como a mulher reage a uma cesárea. A depressão pós-parto costuma ser menos frequente em mães com mais de 35 anos porque a maioria dessas gestações é muito desejada. A adolescente está mais sujeita à depressão pós-parto porque a gravidez aconteceu sem que ela quisesse. Existe uma tendência social de gravidez tardia, uma vez que, nas últimas décadas, as mulheres têm aumentado seu grau de escolaridade, além de terem se firmado no mercado de trabalho desde o século passado. os óvulos, com o passar dos anos, tendem a ter uma quantidade menor de mitocôndrias e ser menos funcionais, provocando diminuição do ATP e um provável envelhecimento dos óvulos. Uma das principais teorias para o declínio da produção de ATP mitocondrial com a idade foi a acumulação de mutações no DNA mitocondrial (mtDNA). As mitocôndrias têm seu próprio genoma que é distinto do genoma do núcleo das células. Esta diminuição leva a um prejuízo da divisão dos cromossomos e um aumento de malformações fetais (Síndrome de Down, Edwards e outras) comuns nas mulheres com mais idade. A concentração de ATP que as células carregam está diretamente relacionada com o potencial de implantação dos embriões. O conteúdo de DNA mitocondrial (mtDNA) dos óvulos é crucial para o resultado da fertilização e pode explicar alguns casos de falha de fertilização. FERTILIDADE MASCULINA Quanto à fertilidade masculina, nota-se um declínio mais sutil e tardio com o aumento da idade. A partir dos 50 anos, há uma queda na produção de testosterona, o que culmina em redução das funções sexuais. Entretanto, não há considerável diminuição na qualidade/quantidade de espermatozoides. Porém, alguns fatores podem resultar em menor qualidade do esperma, como: doenças crônicas, medicação, uso de substâncias tóxicas, reação de agentes ambientais e da radiação. Compreender os fatores biopsicossociais que influenciam no desejo de ter filhos MOTIVAÇÕES PARA REPRODUÇÃO para não se arrependerem por não ter tido a experiência de ser pai ou mãe, muitos casais sequer cogitam não ter filhos. Afinal, vai que os anos passem e o corpo da mulher não possa mais gerar ou que o casal não tenha amparo na velhice, tanto emocional quanto financeiro? a mulher grávida é enaltecida pela sociedade e, para ela, tudo pode. Inclusive, ter desejos descabidos e fora de hora. “A mulher que não tem filhos é vista por alguns como alguém que apresenta problemas físicos ou psicológicos. Algumas pessoas dão demasiada importância ao que os outros pensam”, diz Sueli. segundo o modelo considerado adequado pela sociedade, a vida só teria sentido quando se cria uma família com filhos, seguindo o padrão familiar em que a maioria foi educada. Além da pressão social, os próprios amigos e parentes cobram o casal para ter filhos. querer dar aos filhos o que não teve ou ganhou dos pais, assim como projetar expectativas e sonhos não realizados na criança, também pesa. Dar melhores condições aos filhos faz com que o casal se sinta útil. Reprodução do narcisismo dos pais. Função reparadora das feridas dos pais. Transmissão da história infantil dos pais. Problema 4: Reprodução e Sociedade Conceituar fecundidade, fertilidade, infertilidade, esterilidade e natalidade FECUNDIDADE Habilidade de conseguir um nascido vivo num ciclo menstrual. Capacidade fisiológica ou potencial de reprodução. Capacidade de ter descentes. É uma estimativa da quantidade de filhos que uma mulher teria ao longo de sua vida reprodutiva. É geralmente expressa como o número de nascimentos por 1.000 mulheres em idade fértil. No Brasil, segundo o Instituto Brasileiro de Geografia e Estatística (IBGE), a idade fértil da mulher está na faixa dos 15 a 49 anos. Poderia ser definida a fecundidade masculina, porém determinar a idade reprodutiva entre os homens é mais difícil e o reconhecimento da paternidade é mais complicado do que o da maternidade. FERTILIDADE Aptidão para fecundação. Capacidade de uma população produzir descendentes. A fertilidade feminina implica na presença de órgãos sexuais sem anomalia: um útero, trompas e ovários funcionais, ausência de anomalia hormonal com ciclos menstruais aparentes. No homem, a fertilidade implica na produção de espermatozoides em quantidade e qualidade suficiente e a capacidade de ejaculação. A fertilidade é multifatorial e é mais ou menos influenciada pelo estado psicológico, a qualidade de vida, a boa saúde em geral, a alimentação ou o uso de medicamentos. INFERTILIDADE Impossibilidade de reproduzir-se. A OMS define um caso de infertilidade quando um casal possui relações sexuais de duas a três vezes por semana, sem métodos contraceptivos, durante dois anos. Esse tempo diminui para um ano quando o casal tem mais de 30 anos de idade ❖ a mulher nunca concebeu um filho, apesar da prática regular de relações sexuais sem métodos contraceptivos, em um período mínimo de dois anos. ❖ quando a mulher já concebeu anteriormente e encontra dificuldades ao tentar conceber novamente. Entre as causas femininas estão a falta de ovulação, obstrução das trompas, alterações anatômicas do útero (miomas, pólipos, infecções) e endometriose. Entre as causas masculinas estão problemas de motilidade dos espermatozoides, baixa produção de gametas ou produção de espermatozoides com alterações morfológicas. ESTERILIDADE Impossibilidade do homem ou da mulher de produzir gametas ou zigotos viáveis. Um casal infértil tem a diminuição das chances de gravidez, que podem ser contornadas por medidas. Em um casal estéril a capacidade de gerar filhos é nula. NATALIDADE Número de nascimentos ocorridos numa região durante um determinado tempo. Número proporcional dos nascimentos. Entender taxa de natalidade bruta ou final; taxa de fecundidade geral, total e específica; taxa de gravidez por ciclo e cumulativa TAXA DE NATALIDADE a Número de nascidos vivos, por mil habitantes, na população residente em determinado espaço geográfico, no ano considerado. Expressa a intensidade com a qual a natalidade atua sobre uma determinada população. A taxa bruta de natalidade é influenciada pela estrutura da população, quanto à idade e ao sexo. As taxas brutas de natalidade padronizadas por uma estrutura de população padrão permitem a comparação temporal e entre regiões. Em geral, taxas elevadas estão associadas a condições socioeconômicas precárias e a aspectos culturais da população. Analisa variações geográficas e temporais da natalidade; possibilita o cálculo do crescimento vegetativo ou natural da população subtraindo-se, da taxa bruta de natalidade, a taxa bruta de mortalidade; contribui para estimar o componente migratório da variação demográfica correlacionando-se o crescimento vegetativo com o crescimento total da população; subsidia o processo de planejamento, gestão e avaliação de políticas públicas relativas à atenção materno-infantil. TAXA DE FECUNDIDADE númeromédio de filhos nascidos vivos, tidos por uma mulher ao final do seu período reprodutivo, na população residente em determinado espaço geográfico, no ano considerado Taxas inferiores a 2,1 são sugestivas de fecundidade insuficiente para assegurar a reposição populacional. O decréscimo da taxa pode estar associado a vários fatores, tais como: urbanização crescente, redução da mortalidade infantil, melhoria do nível educacional, ampliação do uso de métodos contraceptivos, maior participação da mulher na força de trabalho e instabilidade de emprego. número médio de filhos nascidos vivos, tidos por uma mulher, por faixa etária específica do período reprodutivo, na população residente em determinado espaço geográfico, no ano considerado. Analisar perfis de concentração da fecundidade por faixa etária. Subsidiar processos de planejamento, gestão e avaliação da atenção materno/infantil (oferta de serviços e ações para grupos de risco). TAXA DE GRAVIDEZ consiste no número de gestações obtidas dividido pelo número de ciclos de fertilização realizados. Portanto, representa as gestações obtidas a partir de um determinado número de fertilizações. Tem valor próximo de 50% para mulheres até 35 anos, caindo para cerca de 35% entre 35 e 40 anos e para 25% acima dos 40. porcentagem de mulheres tentando engravidar que conseguem fazê-lo ao longo do período de um ano. Sabe-se que a taxa cumulativa de gravidez em um ano varia com a idade feminina, alcançando 85% para mulheres de até 25 anos. Se considerarmos a idade até 35 anos, o período necessário para alcançar 85% de gravidez passa a ser de dois anos. A taxa de fecundabilidade na raça humana é de 25% ao mês o que quer dizer que de 100 casais que interrompem métodos contraceptivos, apenas 25 estarão grávidos ao fim de um mês. Pensando assim, calcula-se que no segundo mês de coito desprotegido 18,75 novos casais estarão grávidos e no terceiro mês mais 14. Na verdade, a taxa cumulativa de gravidez não obedece a este padrão pré-definido. Casais de maior fertilidade engravidarão nos primeiros meses de tentativa além de que alguns dos casais que falharam em engravidar após alguns meses, podem desistir temporariamente por razões pessoais, financeiras ou profissionais de forma que, ao passar do tempo, as chances de um casal conseguir alcançar seu objetivo é progressivamente menor. Em resumo, a taxa cumulativa de gravidez não é constante, nem previsível, e, se ela obedece a algum padrão, este é decrescente. Estima-se que o número de casais de desistem de engravidar durante o período de dois anos seja igual ao número de casais que permanece tentando. Este fato dificulta a tarefa de informação pelo médico especialista com relação ao prognóstico reprodutivo do casal. Esclarecer a relação entre essas taxas e as mudanças ocorridas no perfil populacional brasileiro, ao longo das décadas RELAÇÃO DAS TAXAS As taxas de natalidade e fecundidade elevadas demonstram crescimento acelerado da população e níveis de escolaridade e de expectativa de vida não muito bons. Países desenvolvidos: natalidade e fecundidade baixos. ❖ Nostestein (1945) foi um dos primeiros autores a confirmarem a intuição de Condorcet e Godwin de que o progresso (processo de modernização) traria incremento no padrão de vida da população e avanços da medicina, possibilitando a redução das taxas de mortalidade. Mas ele foi além, mostrando que, após um certo lapso de tempo, as taxas de fecundidade também se reduziriam com a modernização econômica e social. Novamente o desenvolvimento é visto como uma variável independente e a população como uma variável dependente. ❖ Neomalthusianos: estabilidade populacional não pelo aumento das taxas de mortalidade, mas sim pela redução das taxas de fecundidade. Eles consideravam que a redução do ritmo de crescimento da população seria essencial para o "take off" (decolagem) do desenvolvimento, pois não poderia haver incremento da renda per capita sem a redução do ritmo de crescimento do denominador da equação e sem a diminuição do ônus da razão de dependência dos jovens ❖ O século XX apresentou o maior crescimento demográfico de toda a história da humanidade, com a população mundial aumentando quase quatro vezes (de cerca de 1,6 bilhão de habitantes em 1900 para 6 bilhões em 2000). Mas a taxa de fecundidade total (TFT), que estava em torno de 5 filhos por mulher em meados do século, começou a cair a partir de 1965 e chegou a 2,53 filhos na virada do milênio. Desta forma, o ritmo de crescimento demográfico vai diminuir no século XXI, embora deva continuar positivo, pois existe uma certa estagnação da transição da fecundidade. A Divisão de População da ONU, na revisão 2012, estima uma TFT global de 2,24 filhos por mulher, no quinquênio 2045-50, e de 2,0 filhos por mulher, no quinqu ênio 2095-2100. Portanto, a estabilização da população mundial só seria alcançada, caso seja, no início do século XXII. Discorrer sobre a gravidez na adolescência, considerando seus impactos sociais: núcleo familiar, nível de escolaridade, entre outros CAUSAS Falta de comunicação, boa relação com a família; falta de informação sobre métodos contraceptivos; influência de conteúdos midiáticos; medo de repreensão pelos profissionais de saúde as afasta das orientações; dificuldades financeiras em adquirir os contraceptivos. CONSEQUÊNCIAS hipertensão gestacional, anemia, prematuridade e baixo peso ao nascer; aborto; mau desenvolvimento da criança. escolaridade baixa – segundo censo de 2000, apenas 20% das garotas brasileiras que têm filhos está na escola. A maioria das gravidezes é indesejada, levando à rejeição da criança. Rejeição de círculos sociais. Depressão pós-parto. Criança criada em um ambiente que não está preparado para recebê-la (socialmente, economicamente, psicologicamente). Conflito com familiares (pai do bebê). Abandono do filho. Suicídio da mãe. Transtorno psicológico da criança.